壁を突破する「覚悟」——再生医療産業を開拓、畠 賢一郎氏に聞く
一般社団法人再生医療イノベーションフォーラム(FIRM)で代表理事会長を務める畠 賢一郎氏は長年、再生医療の産業化に取り組んできた。畠氏に再生医療の課題と展望、イノベーターに求められる条件について聞いた。 by Shosuke Shimada2025.07.29
MITテクノロジーレビューが主催する世界的なアワード「Innovators Under 35」の日本版「Innovators Under 35 Japan(イノベーターズ・アンダー35ジャパン)」が、公式サイトで候補者の推薦および応募を受付中だ。締め切りは2025年7月31日(木)まで。事前審査を経て、書類による専門家審査によって本年度のイノベーターが決定される。
再生医療は世間から大きな注目を浴びていながらも、実用化のスピードは他のテクノロジー分野と比べるとどうしても遅れを取ってしまう。再生医療メーカーであるジャパン・ティッシュエンジニアリング(J-TEC)相談役で、「Innovators Under 35 Japan」の医学/生物工学分野の審査員を務める畠賢一郎氏は、25年以上かけてようやく再生医療の産業化の環境が整ってきたと語る。再生医療を取り巻く環境はどのように変わり、どのような課題を抱えているのか。また、医療分野のイノベーターに求められる条件とは何か。自身の経験を交え、畠氏に語ってもらった。
◆◆◆
2014年に再生医療のカテゴリーが新設。現在の再生医療とは?
──畠先生は先日J-TECの代表取締役社長執行役員を退き、相談役に就任されました。この間を振り返っていかがでしょうか?
一般社団法人再生医療イノベーションフォーラム(FIRM)代表理事会長
広島大学歯学部卒業。名古屋大学大学院博士課程で口腔内再建に用いる培養口腔粘膜の研究に従事、実臨床医療を行いながら再生医療の世界に進む。2002年名古屋大学医学部附属病院遺伝子再生医療研究センター助教授。2004年株式会社ジャパン・ティッシュ・エンジニアリング取締役、2017年同社代表取締役社長執行役員、2025年同社相談役に就任。わが国初の再生医療等製品の事業化に取り組む。2015年日本ものづくり大賞、内閣総理大臣賞受賞。現在、上記に加え、日本再生医療学会理事、日本医療研究開発機構(AMED)プログラムスーパーバイザー、公益財団法人京都大学iPS細胞研究財団理事などを兼務
J-TECの創業が1999年で、私は臨床医をやりながら創業のサポートをしていました。当時から再生医療の重要性は認識していて、我が国のものづくり精神に合った産業になるだろうと見込んでいたからです。40歳になった2004年にJ-TECに入社し、経営の立場になってからは、個性の強い創業メンバーからいかに次の世代につなげ、サステナブルな企業にしていくかを考えていました。ちょうどよい時期ということで、6月19日付で代表取締役を辞任し、相談役という立場ではありますが第一線から退きました。一方、一般社団法人再生医療イノベーションフォーラム(FIRM)は、再び会長職を拝命しました。
──この間に再生医療はどのように変化したと考えていますか?
再生医療の特殊性がようやく認められ、制度改正にもつながってきたと思います。私はよく、医薬品・医療機器と再生医療の違いを、衣料品店とクリーニング店にたとえて説明しています。
洋服は、規格に合わせて工場で生産してから販売店に輸送します。これが医薬品や医療機器の考え方で、出荷規格に満たないものは廃棄することになります。一方、クリーニング店は、お客様から服を預かり、どのような素材の服であってもきれいにしてお返しします。再生医療はクリーニング店に似ています。患者さん自身の細胞を採取して培養し、適切な状態に施してから、その患者さんに移植します。
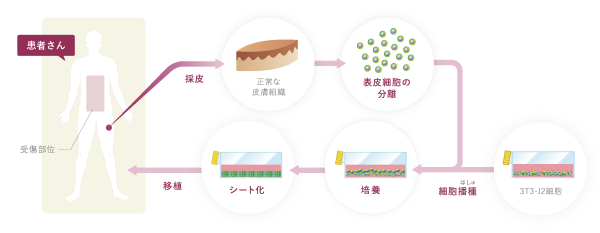
出典:株式会社ジャパン・ティッシュエンジニアリング「自家培養表皮(自分の細胞でつくる皮膚)」
こうした違いがあるため、医薬品・医療機器と再生医療を同じ規制の中で扱うのは無理がありました。ところが、J-TECが立ち上がった当初、薬事法には医薬品と医療機器のカテゴリーしかありませんでした。そのため、J-TECが開発した自家細胞の皮膚や軟骨は医療機器に認定されてしまっていたのです。これはかなり違和感がありますよね。機器というからには作動原理がすべてわかっている必要がありますが、細胞はそうではありません。
FIRMでは厚生労働省と議論し、その結果2014年の改正によって薬機法が施行されました。最大のポイントは、「再生医療等製品」というカテゴリーが新設されたことです。再生医療等製品とみなす範囲は広く、多様な製品の特性に合わせてゼロベースで議論、審査できる点が重要です。これにより、再生医療の製品化や事業化が大きく後押しされました。改正前に承認されていた製品はたった2品目でしたが、現在は20品目に増えました(2025年6月末時点)。他の分野から見ると信じられないほど牛歩ですが、ようやく環境が整ってきたのだと思います。
──現在の定義ではどこまでが再生医療に含まれるのでしょうか。この分野の日本の立ち位置についても教えてください。
機能を回復するために体外で増やした細胞を用いて、体の失われた組織を修復する医療が再生医療に該当します。それ以外にも、生まれつき遺伝子に欠損や異常がある人に正常な遺伝子を投与する医療や、遺伝子を導入して働きを強化した細胞を用いる医療(遺伝子治療)も再生医療の1つです。
患者さん自身のT細胞を用いて、がん細胞を狙って攻撃できるように遺伝子を導入するCAR-T細胞療法も現在、再生医療に含まれています。FIRMという業界団体をつくったときは、CAR-T細胞療法のような医療はあまり想定していませんでした。組織を再生するわけではないので、「再生」と言えるのかという議論はありますが、細胞を加工するプロセスが同じなので、再生医療の領域に入っています。iPS細胞、プラスミドDNAも再生医療となります。
日本の再生医療は、海外から見ても一定のプレゼンスを発揮していると思います。特に大学での研究レベルは非常に高いと評価されています。一方、日本と海外とでは再生医療の発展のプロセスが違います。例えば米国ではメガファーマが先頭に立ち、CAR-T細胞療法などを推進しています。医薬品に近い位置付けで、製薬企業がもつ技術や経験が役立っています。それに対して日本は皮膚や軟骨、それから iPS 細胞を使った網膜にしても、移植医療の一環として行われることが多いという特徴があります。
よくよく考えてみると、その細胞がずっと患者さんと一緒に存在するわけで、薬とは似て非なるものなんです。薬の場合は、体内に入って機能を果たし、代謝されて消えていきます。CAR-T細胞も同様です。移植医療型の再生医療が良いかどうか、ビジネスモデルとして成立するかどうかは別として、日本が強みを持っている分野であると、海外でも評価されています。
今後の医療には、ルールを弾力的に運用することが求められる
──日本で再生医療がさらに発展するために、どのような課題を解決すべきと考えていますか?
課題は3つあります。高額化、信頼性、そして海外とどう対峙するか。これらは医療全般に及ぶ課題ですが、特に再生医療では高コスト化が大きな課題となっています。いかにコストを抑えつつ、その上で安全性や有効性を担保するか。それを実現するために、AIやデジタル技術がどんどん入ってきて、全く新しい製造・管理手法が登場する時代になるのではないでしょうか。
医療は臨床試験や生命倫理が関わるので、イノベーションが起こりにくい領域であるのも事実です。ただ、イノベーションは2種類あると私は考えています。1つはいわゆる破壊的イノベーションで、社会を大きく変える技術です。もう1つは、社会が大きく揺らいだときに人々をサポートする技術です。医療のイノベーションはおそらく後者でのみ起きると、私は考えています。社会や人々が困ったときに自然と寄り添う、入り込むようなイノベーションが医療では重要だと思います。
──イノベーションが起きるためにはどのような環境が理想でしょうか?
今までは既存のルールにどう当てはめるかを考えていましたが、これからは新しいルールをどう作り上げていくかが絶対に必要だと思います。FIRMで議論する中で、ルール作りのためのルール、「ルール・オブ・ルール」が重要だと思い始めています。現在は既存の細かいルールに合わせて製品開発を行う必要があります。しかし、再生医療のように新しい手法が次々と登場してくると、既存のルールに当てはまらないものが出てくるかもしれません。
ルール・オブ・ルールという考え方は、ルールを作るためのルールが整然とされていることです。どのようなメンバーでどう議論して評価するのかというルール作りのためのルールを定め、それに従ってルールをコントローラブルなものにしようというものです。これまでのルールは固定されていたのに対して、弾力的に運用する時代に入ってくるのではないかと予想しています。

自分の責任でやり切る覚悟が必要
──畠先生はなぜメスを置いて、再生医療の実用化というイノベーションに取り組もうと思ったのですか?
2002年、名古屋大学医学部附属病院遺伝子再生医療センター助教授として、再生医療の基礎から応用への橋渡し研究のあり方を探索する一方で、口腔外科医としては、顎変形症、口蓋裂の集学的治療を専門とし、多くの外科矯正手術を手がけていました。30代後半のことです。同時に大学院生の指導もして、J-TECの立ち上げにも参加したので、毎日を忙しく過ごしたのを覚えています。そうした生活の中でも、自分は何を期待されているか、そして覚悟を決めてやれるのかを考えた上で、再生医療の実用化に取り組むことを決めました。こう見えて、手術はそんな下手じゃなかったんですよ(笑)。
覚悟というと恐ろしいように聞こえるかもしれませんが、やりがいのあることでもあります。医師は患者さんを治療するという責任を背負っており、その責任は個人で取ります。会社や組織であればチーム全体で責任を取るものですが、イノベーターたる者は自分ですべての責任を取ってやり切るという覚悟があってもいいのではないでしょうか。
──イノベーターに必要なのはまず「覚悟」ということですね。ほかにイノベーターの条件にはどのようなものがあるとお考えですか。
1つは失敗を恐れないことです。日本は失敗が許されない風潮があるように思えますが、挑戦するからこそ失敗するものであり、失敗することでさまざまな経験を積むことができます。それと同時に、失敗したとしても失敗に見えなくすることも大事だと思います。つまり、常にアップサイドとダウンサイドをバランスよく想定し、もしダウンサイドになったとしてもリカバリーできるストーリーを自分の中で作り上げておくことが大事だと、私は思います。
──先生には過去3回、「Innovators Under 35 Japan」で医学/生物工学分野の審査を担当いただきました。これまでを振り返って、今後に期待することを教えてください。
年々、内容のレベルが上がっていると感じています。最初は単にイノベーション創出という発想だったものが、社会実装に近いものになっています。応募者の発想は柔らかく、審査をしていて私の中で関心が高まっています。
医療はイノベーションが起きにくい領域で、実臨床で実装するには、やはり10年、20年かかります。医学/生物工学とAI/ロボット工学の人たちが、分野を超えて手を取り合う意識が出てくると、もっと面白くなるだろうと思います。
私個人の話に戻ると、臨床をやっていたときはユーザー側でしたが、今はサプライヤー側になっています。ユーザー側のときは「先生、使ってください」とお願いされる立場だったのが、今はお願いする立場になり、180度変わりました。扱われ方も、全然違うんですよ。
事業をやっていると、自分が望む・望まないにかかわらず、パラダイムシフトは起こり得ます。それを面白がったり、イノベーションのきっかけにしたりすることが、大事になってくるのではないかと思っています。

MITテクノロジーレビューは[日本版]は、才能ある若きイノベーターたちを讃え、その活動を支援することを目的とした「Innovators Under 35 Japan」の候補者を募集中。詳しくは公式サイトをご覧ください。
- 人気の記事ランキング
-
- This company claims a battery breakthrough. Now they need to prove it. すべてのパラメーターが矛盾——「出来すぎ」全固体電池は本物か?
- OpenAI’s “compromise” with the Pentagon is what Anthropic feared アンソロピック排除の裏で進んだオープンAIの軍事契約、その代償は
- AI is rewiring how the world’s best Go players think 「アルファ碁」から10年、 AIは囲碁から 創造性を奪ったのか
- How uncrewed narco subs could transform the Colombian drug trade 中には誰もいなかった—— コカイン密輸組織が作った 「自律潜水ドローン」の脅威
- 島田祥輔 [Shosuke Shimada]日本版 寄稿者
- サイエンスライター。